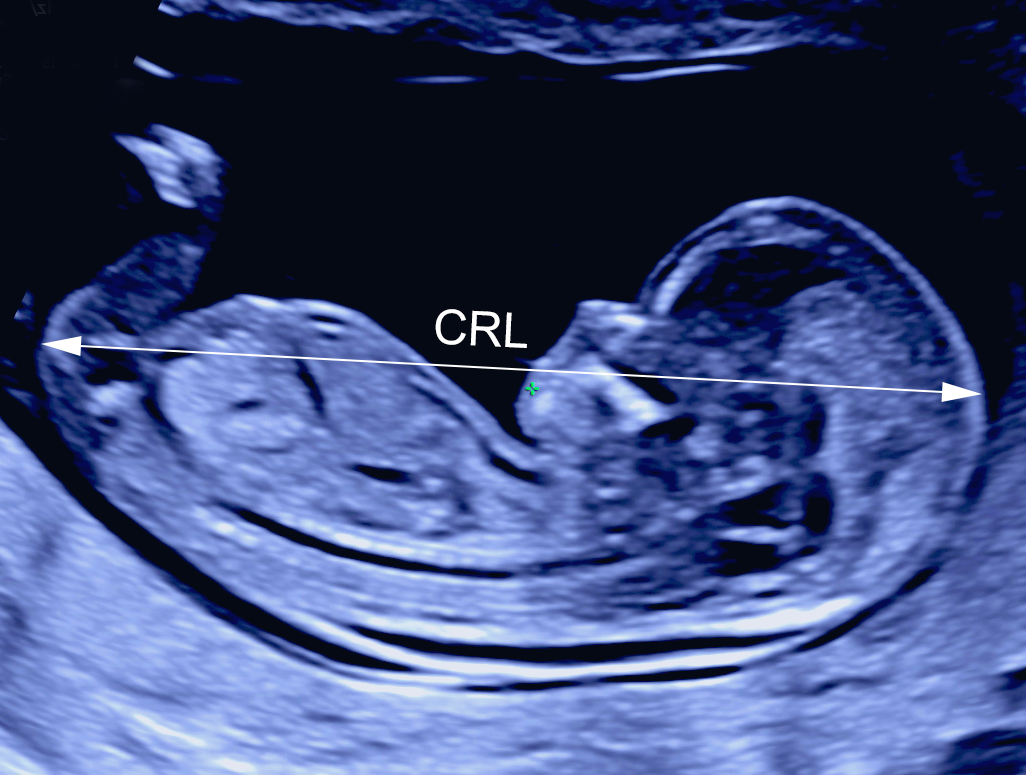
Ultrazvukové vyšetrenie v prvom trimestri gravidity sa štandardne realizuje medzi 11+0 a 13+6 (týždeň+deň) týždňom gravidity, pričom dĺžku gravidity počítame od prvého dňa poslednej menštruácie. Ak nie je dĺžka gravidity známa (napríklad pri nejasnom termíne poslednej menštruácie, nepravidelnom menštruačnom cykle, a pod.), stanoví sa ultrazvukovým vyšetrením na základe merania vzdialenosti od temena po kostrč plodu (tzv. CRL – Crown Rump Length, temeno-kostrčová vzdialenosť). Keďže v 11+0 týždni je CRL plodu približne 45 mm a v 13+6 týždni 84 mm, vyšetrenie realizujeme v rozmedzí CRL od 45 do 84 mm.
Ultrazvukový skríning v tomto období sa niekedy zjednodušene nazýva ako prvotrimestrálny skríning. Toto označenie vychádza z predpokladu, že tehotnosť priemerne trvá 40 týždňov, t. j. desať lunárnych (4 týždne trvajúcich) mesiacov (alebo približne deväť kalendárnych mesiacov). Obdobie tehotnosti sa potom rozdeľuje na tri obdobia (trimestre).
V doslovnom preklade z latinčiny slovo trimester znamená tri mesiace – ak by sme sa držali lunárnych mesiacov, potom by prvý trimester trval do konca 12. týždňa (3 x 4 týždne). Slovo „prvotrimestrálny“ teda nie je celkom presné, pretože v praxi ním myslíme až na obdobie do 13+6 týždňa, čo už fakticky zasahuje do druhého trimestra. Menšej nepresnosti by sme sa dopustili, ak by sme sa orientovali podľa kalendárnych mesiacov (3 kalendárne mesiace predstavujú približne 13 lunárnych týždňov).
Skríningom vo všeobecnosti rozumieme vyhľadanie určitej choroby alebo anomálie v populácii, na čo sa dajú využiť rôzne vyšetrenia. Prvotrimestrálnym ultrazvukovým skríningom sa myslí vyhľadávanie hrubších štrukturálnych anomálií plodu a tiež niektorých chromozomálnych (genetických) abnormalít ako je Downov syndróm (trizómia 21), Edwardsov syndróm (trizómia 18), Patauov syndróm (trizómia 13), Turnerov syndróm (monozómia X) a ďalšie. Tieto genetické anomálie sa prejavujú štrukturálnymi zmenami plodu, ktoré môžu byť niekedy veľmi nápadné, inokedy sotva badateľné.
Aby sa zvýšila záchytnosť genetických anomálií, je ultrazvukový skríning doplnený aj biochemickým skríningom, t. j. zisťovaním hladín niektorých glykoproteínov, či hormónov v krvi matky (PAPP-A – Pregnancy Associated Plasma Protein-A, free β-hCG – voľná podjednotka ľudského choriového gonadotropínu, AFP – alfafetoproteín, uE3 – nekonjugovaný estriol).
Prvý biochemický skríning (PAPP-A, hCG) sa realizuje medzi 10+0-12+0 týždňom (väčšinou ho realizuje obvodný gynekológ). Výsledok tohto skríningu sa dá spolu s výsledkom ultrazvukového vyšetrenia (tzv. kombinovaný test, skríning) zakomponovať do počítačového programu, ktorý matematicky vyjadrí mieru rizika Downovho, Edwardsovho a Patauovho syndrómu.
Samotné ultrazvukové vyšetrenie medzi 11+0 a 13+6 týždňom gravidity poskytuje množstvo informácií. V tomto období sa dajú pozorovať niektoré znaky (markery), ktoré môžu signalizovať závažné chromozomálne abnormality plodu (Downov syndróm, Edwardsov syndróm, Patauov syndróm, Turnerov syndróm a ďalšie). Rovnako tak sa dajú vidieť aj mnohé štrukturálne (morfologické) anomálie plodu (gastroschíza, omphalokéla, Cantrellova pentalógia, hrubé anomálie končatín, sirenomélia, anencephalia, acrania, atď.). Pri veľmi dobrých echogénnych podmienkach sa dajú dokonca detekovať aj niektoré, v tomto období väčšinou menej nápadné, anomálie srdca. Podrobné zhodnotenie morfológie (štruktúry, anatómie) plodu je však doménou ultrazvukového vyšetrenia v druhom trimestri gravidity (obyčajne sa realizuje medzi 18+0 20+0. týždni gravidity), pretože veľkosť plodu v prvom trimestri gravidity, ako aj ďalšie faktory (poloha placenty, obezita pacientky, jazvovitý terén po predchádzajúcich operáciách a pod.) limitujú naše diagnostické možnosti.
V súvislosti ultrazvukovým a biochemickým skríningom v prvom trimestri sa najčastejšie spomína skríning Downovho syndrómu. Je to dané tým, že táto chromozomálna anomália je v populácii najčastejšia a jej výskyt stúpa s vekom matky. Tradične sa preto matkám vo veku nad 35 rokov odporúčalo podstúpiť invazívne vyšetrenie, t. j. odber plodovej vody (amniocentéza; po 16+0 týždni gravidity) alebo odber choriových klkov (CVS – Chorionic Villus Sampling, po 11+0 týždni gravidity). Iba tieto metódy poskytnú dôkaz prítomnosti Downového syndrómu, či niektorých iných genetických anomálií zaradených do testácie, na rozdiel od ultrazvukového a biochemického skríningu, ktorý len poukáže na ich zvýšené alebo znížené riziko.
Amniocentéza, ako aj odber choriových klkov, sú však spojené s určitým rizikom potratu (približne 1:100). Keďže zhruba 20% populácie tehotných žien je vo veku nad 35 rokov, ich invazívna testácia by viedla k pomerne veľkému množstvu tehotenských strát. Navyše by sme takto zachytili len asi polovicu prípadov Downovho syndrómu v populácii, pretože zvyšných 50% sa nachádza u mladších žien vo veku pod 35. Tieto ženy totiž tvoria oveľa početnejšiu skupinu tehotných, takže aj keď je v ich populácii Downov syndróm menej frekventný, predsa len sa v tejto skupine žien vyskytuje približne polovica týchto prípadov.
Ultrazvukový a biochemický skríning predstavuje efektívnejšiu metódu selekcie rizikovej populácie žien, ktorým by mala byť odporučená invazívna testácia (amniocentéza). Tento kombinovaný skríning upravuje primárne vekové riziko matky vyšetrením biochemických parametrov v krvi matky (PAPP-A, hCG) a hodnotením ultrazvukových markerov ak je:
Okrem týchto základných ultrazvukových markerov, sa hodnotia aj ďalšie štrukturálne abnormality, ktoré svojou prítomnosťou môžu takisto zvyšovať podozrenie na prípadnú genetickú anomáliu plodu.

Meranie nuchálnej translucencie (NT)

Hodnotenie prítomnosti nosovej kosti (NB)

Meranie prietoku v ductus venosus (DV)

Hodnotenie prietoku krvi cez trikuspidálnu chlopňu
Nuchálnou translucenciou sa rozumie tekutinou presiaknutá oblasť podkožia v záhlaví plodu. Určité množstvo tekutiny je v tejto oblasti prítomné u každého plodu, avšak pri niektorých ochoreniach je toto množstvo nadmerne zvýšené a nuchálna translucencia sa tak zväčšuje. Jej hrúbka sa dá ultrazvukom veľmi presne odmerať a na základe takto získaných meraní sa dá stanoviť miera rizika prítomnosti niektorých anomálií plodu, ako je Downov syndróm.
76.8% plodov s Downovým syndrómom (trizómia 21), s falošnou pozitivitou 4,2%, má zväčšenú hrúbku nuchálnej translucencie a ak sa tento marker skombinuje s biochemickým skríningom, t. j. odberom materskej krvi na stanovenie sérových hladín free-ßhCG (voľná podjednotka choriongonadotropínu) a PAPP-A (Pregnancy-Associated Plasma protein-A), detekcia plodov s Dovnovým syndrómom sa zvýši až na 87.0% pri falošnej pozitivite 5,0% [1].
Existuje viacero patofyziologických mechanizmov spôsobujúcich nadmernú akumuláciu tekutiny v nuchálnej oblasti, a preto nadmerná hrúbka nuchálnej translucencie môže poukazovať na viaceré vrodené anomálie plodu. K takýmto anomáliám patria napríklad niektoré skeletálne dysplázie (skupina ochorení charakterizovaných abnormálnym vývojom kostí a spojivového tkaniva), vrodené anomálie srdca, niektoré chromozomálne anomálie (Downov syndróm, Turnerov syndróm, Edwardsov syndróm, Patauov syndróm, …), a pod.
Meranie nuchálnej translucencie sa riadi viacerými presne definovanými pravidlami, ktoré stanovila Nadácia Fetálnej Medicíny (Fetal Medicine Foundation) v Londýne, s cieľom zaistiť vysoký štandard ultrazvukových meraní na medzinárodnej úrovni. Táto nadácia zaisťuje vzdelávanie lekárov a udeľuje certifikáty tým absolventom školení, ktorí preukázali potrebné znalosti a schopnosti robiť tieto merania na zodpovedajúcej úrovni.
Ultrazvukové vyšetrenie nuchálnej translucencie sa najčastejšie spomína v súvislosti so skríningom Downového syndrómu (trizómia 21).
Až 73% plodov s Downovým syndrómom a len 0,5% chromozomálne normálnych plodov nemá v prvom trimestri prítomnú nosovú kosť (v podstate sú to dve vedľa seba uložené kosti nosa tvoriace jeho strop, ktoré sa však pri zobrazení profilu plodu znázorňujú ako jedna línia, preto zjednodušene hovoríme o hodnotení „nosovej kosti“) [2]. Hodnotenie nosovej kosti sa stalo súčasťou ultrazvukového skríningu a patrí k najsilnejším markerom Downovho syndrómu v prvom trimestri gravidity.
Ductus venosus predstavuje spojku medzi pupočníkovou žilou (privádza okysličenú krv z placenty do plodu) a dolnou dutou žilou plodu. Niektoré fetálne anomálie sú spájané s poruchou prietoku krvi v oblasti ductus venosus. Prietok v ductus venosus sa dá hodnotiť pomocou ultrazvukového Dopplerovského merania a býva zahrnutý do skríningových meraní v prvom trimestri gravidity.
Pomerne veľké percento plodov s Downovým syndrómom má v prvom trimestri zväčšený odpor krvi v ductus venosus. Viaceré štúdie potvrdili, že abnormálny prietok v ductus venosus je prítomný len u 5,2% normálnych plodov, avšak až u zhruba 70-90% plodov s Downovým syndrómom, Edwardsoým syndrómom a Turnerovým syndrómom [4-12]. Abnormálny prietok v ductus venosus môže byť tiež prejavom štrukturálnych anomálii srdca, zlyhávania srdca a podobne.
Trikuspidálna regurgitácia odráža nedostatočnosť trikuspidálnej chlopne (chlopňa medzi pravou predsieňou a pravou komorou srdca) udržať krv v komore počas jej kontrakcie. Určitá časť krvi sa potom dostáva späť do predsiene, čo označujeme pojmom regurgitácia. Tento fenomén sa dá pozorovať Dopplerovým ultrasonografickým vyšetrením.
Trikuspidálna regurgitácia môže byť odrazom štrukturálnych anomálií srdca a často býva prítomná aj u chromozomálne abnormálnych plodov (Downov syndróm, Edwardsov syndróm, …), pretože tieto anomálie sa často spájajú aj so štrukturálnymi srdcovými vadami [13, 14, 15]. Niektoré štúdie potvrdili trikuspidálnu regurgitáciu u 67,5% plodov s Downovým syndrómom, u 33,3% plodov s Edwardsovým syndrómom, ale len u 4,4% chromozomálne normálnych plodov [16].
Intrakraniálna translucencia je prvotrimestrálnym markerom, ktorý umožňuje včasnú detekciu otvorených defektov nervovej trubice (rázštepy chrbtice). Je to v podstate priestor štvrtej mozgovej komory (presnejšie priestor vpredu ohraničený zadnou hranicou mozgového kmeňa a vzadu ohraničenú predným okrajom choroideálneho plexu štvrtej komory). Tento priestor nie je pozorovateľný pri otvorených rázštepoch neurálnej trubice [17, 18].
Podrobné ultrazvukové vyšetrenie často umožňuje priamu detekciu defektov neurálnej trubice už pri prvotrimestrálnoum vyšetrení (bez nutnosti hodnotenia intrakraniálnej translucencie).
| Cookie | Dĺžka trvania | Popis |
|---|---|---|
| cookielawinfo-checbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
